ABD’deki Tıp Enstitüsü yeni yayımladığı raporunda sağlık hizmetlerinin kalitesine ve hasta güvenliğini tehdit eden yanlış teşhis sorununa dikkat çekiyor. Her yıl on binlerce kişinin bu sorunla karşılaştığı belirtilen raporda durumun iyileştirilmesi için çağrı yapılıyor
İngilizce adı ‘Institute of Medicine’ olan ABD’deki Ulusal Tıp Enistüsü, 1999 yılında önemli bir rapor yayımladı. Kısaca “Beşerdir şaşar” diyebileceğimiz, “İnsandır, Hata Yapar: Daha Güvenli Bir Sağlık Sistemi İnşası” başlıklı ayrıntılı belgede tıbbi hatalara ve bunların yol açtığı ölüm ve maluliyetlere dikkat çekiliyordu. ABD’de tıbbi hataların çok yaygın olduğu, her yıl yüz bine yakın insanın bu nedenle yaşamını yitirdiği bildirilen rapor, başta hekimlere, sağlık çalışanlarına ve hastanelere olmak üzere, devlet kurumlarına, üniversitelere ve tüm ilgililere bir çağrı niteliğindeydi.
Bu rapor sadece ABD’de değil tüm dünyada büyük yankı yaptı. Sağlık sektörü, ABD Bilimler Akademisinin bir parçası olan, kısaca IOM denilen bu saygın kurumun çağrısına cevap vermek için harakete geçti. Son 15 yılda epeyce yol alındı. Hastanede yatan hastalarda sıkça görülen, bacaktaki toplar damarların tıkanması, antibiyotik alanlarda ortaya çıkan ishal, yatak yarası ve düşme gibi önlenebilir birçok sorun üstüne eğilindi. İlaç hatalarının önlenmesi ve ameliyathanelerdeki karışıklıklara fırsat verilmemesi için çeşitli tedbirler alındı. Enfeksiyonların yayılmasına engellemek amacıyla sağlık çalışanlarının sık sık el yıkaması için kampanyalar açıldı. Bu ve benzeri çok yönlü çabalarla önemli ilerlemeler sağlandı.
Yeni raporda yeni hedef
Bu yıl IOM yeni bir rapor yayımladı. Bu ayrıntılı belgede son 15 yılda hasta güvenliğinin iyileştirilmesi yönünde iyiye gidiş olduğuna değiniliyor ama doğru ve zamanında teşhis konusunun ihmal edildiği vurgulanıyor. Teşhis hataları üstüne eğilinmesi gereken yeni hedef olarak gösteriliyor. Ulusal Tıp Enstitüsü’nün başkanı Dr. Victor Dzau hasta güvenliği ve kalite iyileştirme çabalarında üstünde çok az durulan teşhis hatalarının çok cana mal olduğunu belirtti.
Teşhis yanlışsa tedavi doğru olmaz
Doğru teşhis, atış yapılacak tek bir hedefin kesin olarak belirlenmesine benzer. Birden çok, veya yanlış bir hedefin belirlenmesi, ya da hedefin sis perdesinin arkasındaymış gibi iyi görülmemesi isabetli atış yapılmasını engeller. Kısacası teşhis doğru değilse gerekli tedavi yanlış tedavi yapılır.
Ben tıp fakültesinde okurken iç hastalıkları alanında ana kitabımız 2 ciltlik bir eserdi.
Cihat Abaoğlu ve Vahe Aliksanyan adlı hocalarımızın yanı sıra çalışkan tıp öğrencileri ve genç doktorlardan oluşan bir grup isimsiz kahramanın katkılarıyla yazılan bu eserin birinci cildinin başlığı Semptomtan Teşhise, ikinci cildinin başlığı ise Teşhisten Tedaviye’ydi.
İki cildin sırası doğru tedavinin ancak doğru teşhisten sonra yapılabileceğini vurguluyordu. Çoğumuz doğru teşhis konulmadığı için gerekli tedavinin zamanında yapılmadığı vakaları duymuşuzdur.
Benim kısa süre önce gördüğüm 65 yaşındaki bir kadın bu soruna bir örnek oluşturuyor. Bulantı, karında yanma ve halsizlik şikayetleriyle acil servise gitmiş. “Reflü” ve “stres” teşhisi konmuş. Ertesi gün şikâyetleri geçmeyince başka bir merkezde görülmüş. Teşhis kalp krizi, ama etkili tedavi için çok geç.
On ölümden birinde payı var
ABD’de birinci basamak sağlık merkezlerinde yapılan bir araştırmada, 1 yıl boyunca oluşan tıbbi hataların yüzde 14’ünün hastanın ölümüne katkıda bulunduğu, birçok hatanın da ciddi sağlık sorunlarına yol açtığı saptandı.
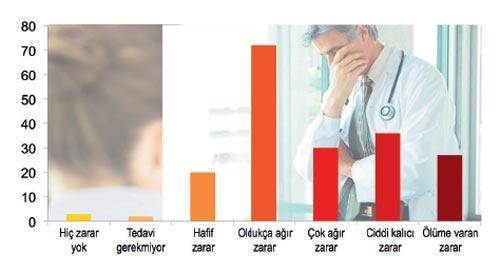
IOM raporunda ABD yurttaşlarının hayatları boyunca en az bir kere yanlış teşhise maruz kalacağı tahmin ediliyor. Yanlış, eksik veya gecikmiş teşhisin bazan ağır sonuçlar doğurduğunun altı çiziliyor.
Daha önce bu konuda yapılan araştırmalara dayanılan raporda bazı istatistikler sıralanıyor. Ayaktan sağlık hizmeti verilen kurumlarda her 20 hastadan birinde yanlış teşhisin söz konusu olduğu; her 10 ölümden birinde teşhis hatalarının payı olduğu, bu rakamlardan bazıları
Buna karşılık, her hastada “Aman bir şey atlamayalım” diye birçok test yapmak da başka hatalara yol açabilir.
Gereksiz yere yapılan tıbbi incelemeler hem ilgiyi gerçek hastalıktan başka alanlara kaydırır hem de gerçek olmayan sorunlar yaratabilir.
Tarama amacıyla yapılan kalbin bilgisayarlı tomografi ile görüntülenmesi bu tür hatalara yol açabilen testlere bir örnektir.
Gerekmediği halde kalp damarlarında darlık var mı diye bakmak için yapılan tomografide, akciğerlerde “nodül” denilen küçük gölgeler görülebilir. Sık rastlanan bu gölgelerin bir çoğunun kanser belirtisi olma ihtimali çok düşüktür.
Ama kanser olmasın diye küçücük nodüllerin bile incelenmesi, biyopsiye hatta bazen ameliyata kadar varan müdahaleler yapılması, ‘kaş yapayım darken göz çıkarma’ diye tanımlanabilecek ciddi sorunlara yol açabilir.
Hastayı dinle teşhisini söylesin
ABD’de yapılan araştırmada 5 tıbbi hatadan 4’ünde hatanın hasta doktor görüşmesi sırasında olduğu saptandı. Hataların yarısının altında yatan nedenlerden birinin (ki bir çoğunda birden fazla hata vardı), hastanın şikâyetlerinin ve bunların nasıl başlayıp geliştiğinin iyi anlaşılmaması olduğu ortaya çıktı.
IOM raporunda teşhis hatalarını önleyebilmek için en başta yapılması gerekenin görüntüleme veya kan testi değil hastayı dinlemek olduğunu belirtiliyor. Raporu okurken aklıma, eski hocaların sıkça tekrar ettiği, ünlü hekim William Osler’e atfedilen, muhtemelen Hipokrat’tan bu yana bir çok hekimin benimsediği bir söz geldi. “Hastayı dinlersen sana teşhisini söyler” sözünü hocalarımdan o kadar çok duymuşumdur ki.Kırk yıla yaklaşan meslek hayatım boyunca ben de bu sözün ne kadar doğru olduğunu binlerce kez gördüm. İster Anadolu’nun bir dağ köyünde, isterse dünyanın en gelişmiş hastanesinin ileri teknoloji ile donanmış yoğun bakım ünitesinde olsun gerçek değişmiyor. Lakin bu sözü hayatageçirebilmesi için doktorun olmazsa olmaz bir şeye ihtiyacı var. O da zaman.
Günde 100 hasta
Türkiye’de olduğu gibi günde 80-100 hasta bakmak zorunda olan bir hekimin hastasını dinlemesini beklemek olmayacak duaya amin demeye benziyor.
Günde hiç ara vermeden, yemek yemeden 8 saat yani 480 dakika çalışan bir hekimin 80 hasta görürse bir hastaya ayırabileceği süre 6 dakikadır. Hastanın muayene odasına girmesi, derdini anlatması, muayene olması, teşhis konulup tedavi planının çizilmesi ve hastaya anlatılması, sorularının cevaplanması ve odadan çıkması 6 dakikada tamamlanmalıdır.
Bu sürenin içinde doktorun hastanın bilgilerini bilgisayara kaydetmesi de gerekmektedir. Bu rakamlar, teorik tartışmalar sırasında ülkemizin gerçeklerini gözden uzak tutmamamız gerektiğini gösteriyor.
Karmaşık sorunların çözümü için sağlık ekibi
Farklı uzmanlık alanlarından gelen doktorlar ve diğer sağlık çalışanları bir ekip halinde çalışmıyorlarsa, karmaşık sorunları olan bir hastanın tümünü göz önüne alamazlar. Hepsi kendi açılarından yaklaştıkları için hastaya değil hastalığa odaklanırlar.
Raporu hazırlayanların üstünde durduğu konulardan biri de doktor ve diğer sağlık çalışanları arasındaki iletişim. Özellikle biyokimya, patoloji ve mikrobiyoloji laboratuarındaki uzmanlarla kliniklerde çalışan dok- torlar arasındaki iletişimin iyileştirilmesiyle teşhis hataların azaltılabileceğini belirtiyorlar.
Son yıllarda ABD’de bazı merkezlerde hastalara bakan ekipler oluşturuldu. Bu ekiplerde, iç hastalıkları veya cerrahi gibi klinik dalların uzmanlarının yanı sıra çeşitli laboratuar alanlarından uzmanlar da yer alıyor. Bir hastada, özellikle karmaşık sorunlar varsa, farklı disiplinlerden uzmanların ortak karar vermelerinin, gerek istenecek tıbbi incelemelerin belirlenmesinde gerek sonuçların yorumlanmasında yarar sağladığı düşünülüyor.
İstatistikler mahkemelerde haklı görülerek tazminat verilmesine hükmedilmiş davaların çoğunda altta yatan sorunun yanlış teşhis olduğunu gösteriyor. Teşhis hatalarının önemli nedenlerinden birinin doktorun istediği testlerin sonuçlarına zamanında ulaşmadığı ya da yeterince inceleyip değerlendirmediği olduğu biliniyor.
IOM raporunda doktorların ekip halinde çalışabilmeleri için teşvik edici bir ortamın yaratılması gerektiği belirtiliyor. Sağlık kurumlarına yapılacak ödemelerde bu noktanın göz önüne alınması öneriliyor.
SON SÖZ: Yanlış teşhis çok yönlü, çoğu zaman sağlık sistemindeki temel işleyiş bozukluklarından kaynaklanan bir sorun. Çözümü için de çok yönlü çözümlere, sistematik değişikliklere ihtiyaç var.